Parodontite: cos’è, sintomi iniziali e cura più efficace

- Cos’è la parodontite e cosa succede alle gengive
- Parodontite e gengivite: differenze da conoscere
- Sintomi della parodontite: segnali da non ignorare
- Cause e fattori di rischio: perché viene la parodontite
- Come si fa diagnosi: visita parodontale ed esami più usati
- Cure della parodontite: cosa aspettarsi dal trattamento
- Igiene orale quotidiana: cosa fare a casa per aiutare le gengive
- Alimentazione e stile di vita: quanto contano davvero
- Parodontite: complicanze e perché non va trascurata
- Prevenzione: come ridurre il rischio di parodontite
- Quando consultare un medico
- Domande frequenti sulla parodontite
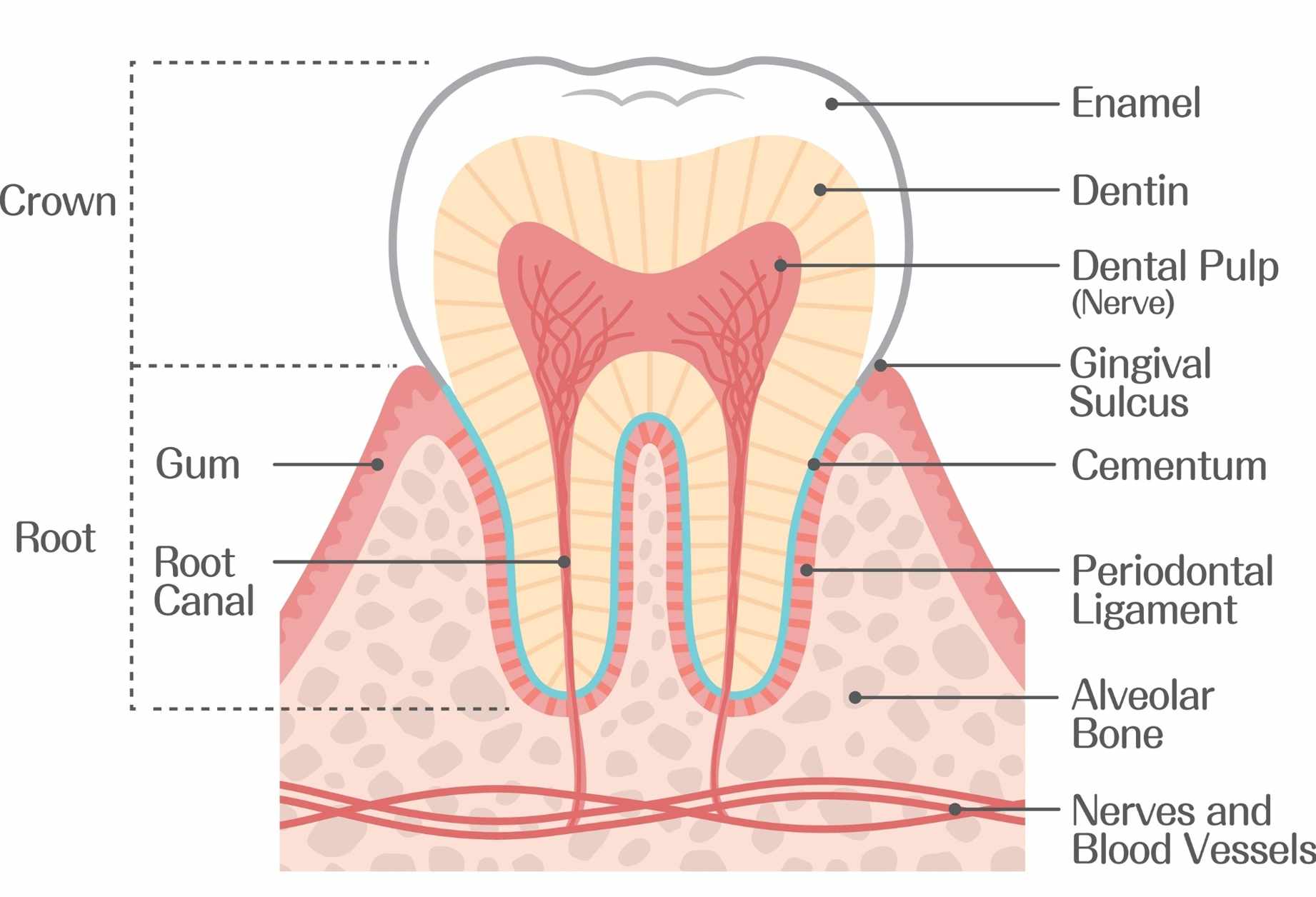
La parodontite è una malattia infiammatoria che colpisce i tessuti che “sostengono” i denti: in pratica, non riguarda solo le gengive, ma anche l’osso e le strutture profonde che tengono il dente stabile. È un problema molto comune e, soprattutto, spesso sottovalutato perché nelle fasi iniziali può dare pochi disturbi. La buona notizia è che, con una diagnosi precoce e un percorso seguito dal dentista, nella maggior parte dei casi si può controllare e rallentare in modo significativo, proteggendo denti e sorriso.
Quando si parla di malattia parodontale si intende un “continuum” che va dalla gengivite (infiammazione superficiale e reversibile) fino alle forme più profonde come la parodontite, dove possono comparire perdita di attacco, tasche gengivali e riassorbimento dell’osso. Non è una colpa personale: entrano in gioco batteri della placca, predisposizione individuale, abitudini e condizioni generali di salute. Capire come funziona aiuta a fare le scelte giuste ogni giorno, senza ansia e senza estremismi.
Cos’è la parodontite e cosa succede alle gengive
La parodontite nasce dall’interazione tra la placca batterica (un biofilm che si forma naturalmente sui denti) e la risposta infiammatoria dell’organismo. Se la placca non viene rimossa con costanza, può indurirsi e diventare tartaro; nel tempo l’infiammazione non resta “in superficie”, ma può scendere in profondità creando le cosiddette tasche parodontali, cioè spazi tra gengiva e dente dove i batteri si annidano più facilmente.
In questa fase le gengive possono apparire gonfie e arrossate, ma il punto chiave è un altro: l’infiammazione cronica può portare a una progressiva perdita del supporto del dente. Se non trattata, la malattia può diventare avanzata e determinare mobilità dentale fino alla perdita dei denti. È per questo che la parodontite viene chiamata anche “piorrea” nel linguaggio comune, anche se oggi in odontoiatria si preferisce il termine più preciso.
Parodontite e gengivite: differenze da conoscere
È normale fare confusione tra gengivite e parodontite, perché i segnali iniziali possono assomigliare. La differenza principale è che la gengivite è limitata ai tessuti superficiali (gengiva) e, se trattata in tempo con igiene corretta e detartrasi, tende a regredire senza lasciare danni permanenti. La parodontite, invece, coinvolge anche i tessuti di supporto del dente e può lasciare esiti strutturali, come perdita di osso e recessioni gengivali.
Un indizio utile è la persistenza dei sintomi: se sanguinamento e alito cattivo continuano nonostante una buona igiene a casa, oppure se noti denti che sembrano “più lunghi”, spazi che si aprono o sensibilità nuova, vale la pena fare una valutazione mirata. Solo la visita dal dentista con misurazione delle tasche e controlli dedicati può chiarire il quadro.
Sintomi della parodontite: segnali da non ignorare
I sintomi non sono sempre rumorosi, e questo è uno dei motivi per cui la parodontite può andare avanti in silenzio. Ecco i segnali più frequenti, con una spiegazione pratica di cosa significano:
Sanguinamento gengivale durante spazzolamento o uso del filo: spesso è il primo campanello d’allarme. Non è “normale avere gengive che sanguinano”, anche se è molto comune.
Gengive gonfie, arrossate o dolenti: indica uno stato infiammatorio in corso. A volte può alternare fasi di miglioramento e ricadute.
Alitosi persistente e cattivo sapore in bocca: può dipendere dalla presenza di placca e tartaro sotto gengiva e da tasche che trattengono batteri.
Recessione gengivale o denti che appaiono più lunghi: la gengiva si ritira e può esporre parte della radice, rendendo il dente più sensibile.
Sensibilità dentinale al freddo o durante l’igiene: spesso legata all’esposizione della radice o a infiammazione dei tessuti circostanti.
Mobilità dentale o sensazione che “il morso sia cambiato”: può indicare una perdita di supporto. È un segnale da valutare rapidamente.
Spazi tra i denti che aumentano o migrazione dentale: nel tempo l’infiammazione e la perdita di tessuto di sostegno possono modificare l’allineamento.
In alcuni casi possono comparire ascessi gengivali o episodi di dolore localizzato. Se sospetti un’infezione acuta è importante non “stringere i denti” aspettando che passi: una valutazione odontoiatrica è la scelta più sicura.
Cause e fattori di rischio: perché viene la parodontite
La causa principale della parodontite è l’accumulo di placca e tartaro, ma il rischio che l’infiammazione diventi cronica e profonda dipende anche da fattori individuali. In altre parole: due persone con igiene simile possono avere esiti diversi, perché entrano in gioco genetica, stile di vita e salute generale.
Igiene orale non efficace: non significa “lavarsi poco i denti”, ma non rimuovere bene la placca soprattutto lungo il margine gengivale e tra i denti.
Tartaro sopra e sotto gengiva: una volta formato, non si elimina con lo spazzolino. È spesso il “serbatoio” che mantiene l’infiammazione.
Fumo: è uno dei principali fattori di rischio. Può ridurre il sanguinamento (mascherando il problema) e peggiorare la risposta ai trattamenti.
Diabete non ben controllato: la relazione tra glicemia e salute gengivale è bidirezionale. Un buon controllo metabolico può aiutare anche la stabilità parodontale. Se ti interessa il tema, puoi approfondire su alimentazione e diabete.
Predisposizione familiare: alcune persone hanno una risposta infiammatoria più intensa ai batteri della placca.
Stress e abitudini correlate: lo stress può influire sulle abitudini (igiene meno accurata, fumo, alimentazione) e sulla risposta immunitaria. Senza estremismi, una routine sostenibile può fare la differenza; se vuoi spunti, vedi dieta anti stress.
Cambiamenti ormonali (pubertà, gravidanza, menopausa): possono rendere le gengive più reattive alla placca e aumentare il sanguinamento.
Farmaci che riducono la saliva o influenzano i tessuti gengivali: la secchezza orale, per esempio, può aumentare il rischio di carie e infiammazioni.
È importante ricordare che la parodontite non è “solo un problema di denti”: l’infiammazione cronica del cavo orale può avere collegamenti con la salute generale. Non significa che la parodontite causi automaticamente altre malattie, ma è un motivo in più per non trascurarla e per gestirla in modo serio e continuativo.
Come si fa diagnosi: visita parodontale ed esami più usati
La diagnosi di parodontite non si basa solo su “guardare le gengive”. Il dentista o l’igienista dentale effettuano una valutazione completa che include anamnesi, esame clinico e spesso indagini radiografiche. L’obiettivo è capire quanto è estesa l’infiammazione, se ci sono tasche e se l’osso di supporto è coinvolto.
Sondaggio parodontale: con uno strumento millimetrato si misura la profondità del solco gengivale in più punti attorno a ogni dente. Valori aumentati possono indicare tasche.
Valutazione del sanguinamento: il sanguinamento al sondaggio è un indice utile dell’attività infiammatoria.
Valutazione della mobilità e delle recessioni: aiuta a capire la stabilità del dente e l’esposizione radicolare.
Radiografie: servono a valutare il livello dell’osso e la presenza di difetti. In alcuni casi può essere utile una radiografia endorale o un esame più completo. Se vuoi capire meglio quando e perché si usano, puoi leggere radiografia.
In base ai risultati, il professionista può definire la gravità (stadio) e la velocità di progressione (grado) e proporre un piano di trattamento personalizzato. Personalizzato non significa “misterioso”: significa costruito su ciò che emerge davvero dalla tua bocca e dalle tue abitudini, con obiettivi chiari e controlli programmati.
Cure della parodontite: cosa aspettarsi dal trattamento
Il trattamento della parodontite ha un obiettivo molto concreto: ridurre l’infiammazione, eliminare o controllare i batteri sotto gengiva e creare condizioni che permettano una pulizia efficace anche a casa. Nella pratica si procede spesso per fasi, perché le gengive hanno bisogno di tempo per rispondere e perché è importante misurare i miglioramenti.
Terapia non chirurgica: igiene professionale e levigatura radicolare
La prima linea di cura è quasi sempre la terapia non chirurgica. Include la rimozione di placca e tartaro sopragengivale e sottogengivale (detartrasi e scaling) e, quando indicato, la levigatura radicolare per rendere le superfici delle radici meno “appiccicose” per i batteri. È un passaggio fondamentale: senza rimuovere i depositi e senza migliorare la routine di igiene quotidiana, qualsiasi altra terapia perde efficacia.
In alcuni casi selezionati il dentista può associare antisettici locali o antibiotici, ma la decisione dipende dal quadro clinico e non va “fatta da soli”. Gli antibiotici, per esempio, non sostituiscono la pulizia professionale: al massimo possono essere un supporto in situazioni specifiche.
Quando serve la chirurgia parodontale
Se dopo la fase iniziale restano tasche profonde o difetti ossei importanti, lo specialista può proporre una chirurgia parodontale. Non è sempre necessaria e non è sinonimo di “situazione disperata”: può essere uno strumento per accedere meglio ai depositi profondi, ridurre le tasche e, in alcuni casi, favorire la rigenerazione di parte dei tessuti di supporto.
Le tecniche variano (chirurgia resettiva, rigenerativa, innesti gengivali per recessioni selezionate). La scelta dipende da posizione dei denti, profondità delle tasche, anatomia e collaborazione del paziente nell’igiene domiciliare. È un lavoro di squadra: professionista e paziente hanno ruoli diversi ma entrambi essenziali.
Mantenimento: la fase più importante nel lungo periodo
Una volta stabilizzata, la parodontite richiede una fase di mantenimento parodontale con richiami periodici. Questo punto è spesso il vero “fattore di successo”: anche una terapia fatta benissimo può fallire se non viene seguita da controlli regolari e da un’igiene quotidiana efficace. I richiami servono a intercettare subito eventuali nuove infiammazioni, rimuovere depositi che si riformano e rinforzare le tecniche di pulizia più adatte a te.
Igiene orale quotidiana: cosa fare a casa per aiutare le gengive
La routine a casa non deve diventare complicata, ma deve essere costante e ben eseguita. Non esiste lo spazzolino “magico”: conta molto di più la tecnica, il tempo dedicato e la pulizia tra i denti, dove la placca tende a fermarsi.
Spazzolamento accurato due volte al giorno: l’obiettivo è pulire bene il margine gengivale senza traumatizzarlo. Se le gengive sanguinano, spesso è un segno di infiammazione: migliorare la pulizia di solito aiuta, ma senza “strofinare” con forza.
Pulizia interdentale: filo, scovolini o altri strumenti scelti con il professionista. È una delle differenze più importanti tra una routine “ok” e una routine davvero efficace per prevenire recidive.
Collutori e antisettici: possono essere utili in periodi limitati o in situazioni specifiche, ma non sostituiscono la rimozione meccanica della placca. L’uso prolungato va concordato con il dentista.
Attenzione ai segnali: se noti di nuovo sanguinamento, alito cattivo o sensibilità in aumento, è meglio anticipare un controllo invece di aspettare mesi.
Un punto spesso trascurato è la regolarità: fare “benissimo” per una settimana e poi mollare non aiuta. Meglio una routine sostenibile ogni giorno, anche semplice, che una perfetta ma impossibile da mantenere.
Alimentazione e stile di vita: quanto contano davvero
La parodontite è guidata soprattutto dalla placca batterica e dalla risposta infiammatoria, quindi l’igiene e i richiami restano centrali. Detto questo, stile di vita e alimentazione possono influire sul livello di infiammazione e sulla capacità di guarigione dei tessuti. Non servono diete drastiche o regole rigide: l’obiettivo è sostenere la salute generale e ridurre i fattori che peggiorano l’infiammazione cronica.
Smettere di fumare o ridurre significativamente: è una delle azioni più efficaci per migliorare la risposta dei tessuti e la prognosi a lungo termine.
Controllo della glicemia se hai diabete o insulino-resistenza: un equilibrio metabolico migliore può riflettersi anche sulla salute delle gengive.
Alimentazione equilibrata ricca di frutta, verdura e fonti proteiche adeguate: aiuta i tessuti a mantenersi in salute e supporta le difese dell’organismo. Un riferimento pratico e sostenibile può essere la dieta mediterranea.
Sonno e gestione dello stress: non “curano” la parodontite, ma incidono su infiammazione e abitudini quotidiane. Piccoli aggiustamenti realistici possono migliorare la costanza dell’igiene e dei controlli.
Se ti è stato detto che hai parodontite, non viverla come una condanna: nella maggior parte dei casi la situazione si gestisce con costanza e un piano chiaro. La vera differenza la fanno i dettagli ripetuti nel tempo.
Prenota ora una Visita Odontoiatrica
Cerca la prestazione medica di cui hai bisogno.
Parodontite: complicanze e perché non va trascurata
Trascurare la parodontite significa lasciare che l’infiammazione continui a danneggiare i tessuti di supporto del dente. Il rischio principale è la perdita progressiva di osso e legamento parodontale, con conseguente mobilità dentale, difficoltà masticatorie e, nei casi avanzati, perdita dei denti. A quel punto possono diventare necessari interventi più complessi per recuperare funzione ed estetica, come protesi o impianti, quando indicati.
Va anche ricordato che la bocca è parte del corpo: un’infiammazione cronica persistente può contribuire al “carico infiammatorio” generale. Non significa che la parodontite sia l’unica causa di problemi di salute, ma è un motivo ragionevole per curarla con attenzione, soprattutto se sono presenti fattori di rischio come fumo o diabete.
Prevenzione: come ridurre il rischio di parodontite
La prevenzione non è solo “lavarsi i denti”: è un insieme di abitudini e controlli che riducono la placca, intercettano presto i segnali e impediscono che l’infiammazione diventi profonda. E funziona soprattutto quando è semplice e ripetibile.
Visite periodiche: anche se non hai dolore. La parodontite può essere silenziosa e il controllo serve proprio a trovarla prima che faccia danni.
Igiene professionale con frequenza consigliata dal dentista: la frequenza cambia in base al rischio individuale e alla storia clinica.
Igiene interdentale quotidiana: spesso è la “chiave” per proteggere le gengive sul lungo periodo.
Gestione dei fattori di rischio: fumo, glicemia, stress e condizioni sistemiche.
Se in passato hai avuto gengivite o parodontite, la prevenzione diventa ancora più importante: non per paura, ma perché la malattia può riattivarsi se tornano le condizioni favorevoli (placca sotto gengiva, richiami saltati, fumo, ecc.).
Quando consultare un medico
Se sospetti una parodontite, il riferimento principale è il dentista (o un parodontologo) per una valutazione clinica con sondaggio e, se necessario, radiografie. Prenota una visita in tempi brevi se noti sanguinamento gengivale frequente, mobilità dentale, pus dalle gengive, dolore localizzato o gonfiore, oppure se l’alitosi è persistente nonostante un’igiene accurata. Se hai diabete, stai affrontando una gravidanza o assumi farmaci che possono influire sulla salute orale, è utile informare anche il medico curante: coordinare le informazioni aiuta a gestire meglio i fattori di rischio, senza improvvisare terapie.
Domande frequenti sulla parodontite
La parodontite fa male?
Non sempre. Molte persone hanno parodontite con pochi sintomi evidenti, soprattutto nelle fasi iniziali: ecco perché i controlli sono importanti. Il dolore può comparire in caso di ascesso o infiammazione più acuta.
La parodontite si cura definitivamente?
Spesso si può controllare molto bene e mantenere stabile nel tempo, ma richiede continuità: terapia iniziale, miglioramento dell’igiene a casa e richiami periodici. Più è precoce la diagnosi, più è facile ottenere risultati duraturi.
Il sanguinamento quando mi lavo i denti significa parodontite?
Il sanguinamento può essere dovuto anche a gengivite, ma è comunque un segnale di infiammazione e non va ignorato. Se persiste per più di qualche giorno o tende a ripresentarsi, è sensato fare una visita odontoiatrica.
Il fumo peggiora la parodontite?
Sì, il fumo è un fattore di rischio importante: può peggiorare l’infiammazione profonda e ridurre la risposta alle cure. Inoltre può mascherare i sintomi, perché a volte le gengive sanguinano meno nonostante la malattia progredisca.
Parodontite e diabete sono collegati?
Sì, c’è una relazione bidirezionale: glicemie elevate possono rendere le gengive più vulnerabili all’infiammazione, e l’infiammazione cronica può rendere più difficile il controllo metabolico. Per questo è utile gestire entrambe le condizioni con attenzione.
Che differenza c’è tra pulizia dei denti e terapia parodontale?
La pulizia dei denti rimuove placca e tartaro soprattutto sopra gengiva e serve per prevenzione e mantenimento. La terapia parodontale può includere manovre più profonde sotto gengiva (scaling e levigatura) e un piano strutturato con misurazioni e controlli per ridurre le tasche.
AutoreElty
Specializzati in tematiche di salute e benessere, ci impegniamo a fornirvi informazioni precise, aggiornate e facilmente accessibili per aiutarvi a vivere una vita più sana.
Chi siamo?
Elty è composto da un team di esperti in salute pubblica, nutrizionisti, medici e giornalisti scientifici. Uniamo le nostre diverse competenze per portarvi articoli che coprono un'ampia gamma di argomenti, dalla nutrizione alla salute mentale, dalla prevenzione delle malattie agli ultimi ritrovati della medicina.
La nostra missione
La nostra missione è chiarire il complesso mondo della salute e del benessere, rendendolo accessibile a tutti. Crediamo fermamente che un pubblico informato sia un pubblico più sano, e ci impegniamo a mantenervi aggiornati con contenuti affidabili e ben ricercati.
Articoli correlati
Scopri altri articoli per prenderti cura della tua salute...